5. 喘息発症のメカニズム(その1)
「気管支喘息はどのように発症するか」いわゆる喘息発症のメカニズムに関する情報は、私のホームページではこれまであえて取り上げることはしませんでした。
何故なら、喘息発症のメカニズムの解析は非常に難解でかつ結論がでていない部分がまだまだたくさんあるからです。
私は、これまで各地の医師会などで開業医の先生方への講演をする機会が何度かありました。私はこれらの講演の中でも、あえて喘息の発症メカニズムについては一切触れることはしませんでした。なぜならほとんどの場合、喘息の大御所の先生が過去に講演している内容だからです。しかも、それらの話しは聴衆(出席医師)の居眠りを誘い、私がその後に喘息の講演をしに行くと、「あぁ、またアレルギーの難しい話を聞かされるんだ」といって出席すらしない医師が結構いるのです。私はこの現実を知っているので、知識のひけらかしみたいなアレルギーの講演をすることは私の意に添いませんでした。(実際に私が知識を持っているとも思いませんが…)
しかし、中には学のある先生もおりまして、そんな医師会の講演会でも(居眠りしている医師をしり目に)活発に議論をかわす先生もおります。議論はすばらしく高度で、何となく勉強したような気分になるのですが、明日の診療には何の役にも立たない。そのむなしさ。これはある喘息非専門の開業医である高校時代の同級生から聞いた実際の話です。医学と医療のギャプです。
アレルギーの話しをしますと、必ずや色々な登場人物(=細胞)とさまざまな因子(=サイトカインなど)がでてきて、それらが網の目のようなネットワークを形成してしまいます。確かにひとつひとつの関係に注目すればどれも正しいことばかりなのですが、では全体的に見ると一体どうなっているの?となると誰も答えることができません。(物事が複雑に論じられているうちはそれは真実ではない、真実はもっと単純であるはずだ! これが私のポリシーです)
最も嘆くべきは、AがBを抑えるという1対1の関係にのみに着目して喘息全体の話しができあがってしまい、それが十分に解明されないうちに新薬として世に出てしまうという愚(というには開発に携わってきた方には申し訳なけいとは思いますが…)が実際にこれまで起きてきました。AがBに作用してCを出す。その結果Dが集まってきてEが起きる。これは一見人々を納得させやすいのですが、所詮最初に言い出した方の仮説でしかありません。真実かも知れないし、全くの嘘であるかも知れない。生体はひとつの因子、ひとつの細胞で話しの決着が付くものではありません。いつか有機的に統合されたとき真実が見えるのでしょう。
と、前置きは長くなりましたが、これまで私の心の中ではタブーであった喘息発症のメカニズムの記事に挑戦してみました。興味のある方は、眠くならないように読んで下さい。
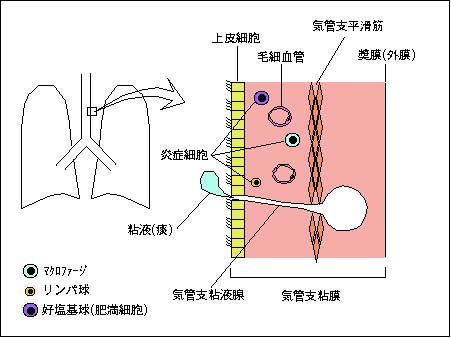
気管支喘息の発症メカニズムを理解するには、まず正常な気管支の解剖を理解しなければなりません。
気管支粘膜は、下図のように気道上皮細胞、上皮下組織、気管支平滑筋層、奬膜組織(外膜)などからなります。上皮細胞は、線毛細胞と粘液細胞からなり、線毛細胞は繊毛運動によって痰を喉の方へ送り出す働きがあります。上皮下組織は、毛細血管に富み、正常でも、マクロファージ、リンパ球、好塩基球(肥満細胞)が存在し、通常の免疫(外敵からの防御)を営んでいます。気道粘液は、上皮細胞でも作られますが、気管支粘膜腺といってある程度まとまって粘液を産生する機構があります。

次に、アレルギー性喘息の最も多い原因であるダニ抗原を原因とした喘息発症のメカニズムを説明します。ダニが気管支へ侵入してくると、生体はそれを排除すべく防御機構が働きます。
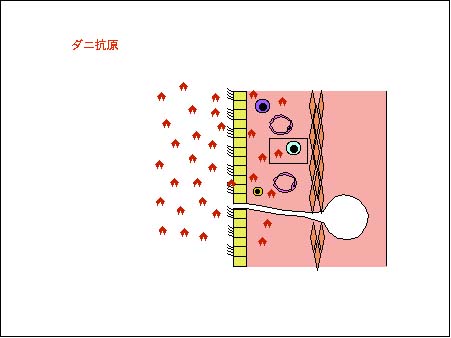
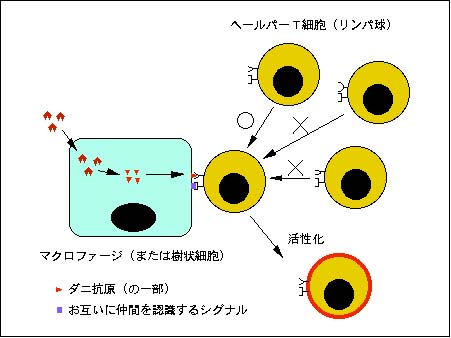
ダニ抗原は、上皮下に存在するマクロファージ(あるいは樹状細胞)に捕らえられ、細胞内で分解され、その一部は細胞膜上に現れます(抗原提示という)。マクロファージには、お互いに仲間を認識する抗原(自己認識抗原)も細胞膜上に発現されています。
リンパ球には、T細胞とB細胞とがあって、T細胞の一部のヘルパーT細胞がこのマクロファージと接触します。ヘルパーT細胞には、表面に種々の抗体を有する細胞があって、その中でたまたまマクロファージ上のダニ抗原と反応する抗体を有するヘルパーT細胞がこのマクロファージと出会うと、ヘルパーT細胞は活性化されます。この時、自己認識抗原を認識できることが活性化の条件とされています。
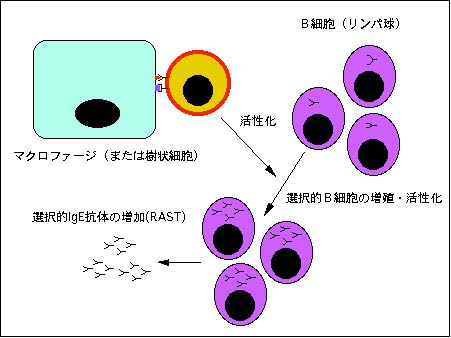
活性化されたヘルパーT細胞は、抗体を産生するB細胞(Bリンパ球)の中で、ダニ抗原と同じ抗体(IgE)を産生する細胞を増殖・活性化させ、結果的にダニに対するIgE抗体が全身あるいは気管支粘膜に増加します。これがいわゆる感作です。アレルギー体質の方は、この過程が普通の方より過剰なのかも知れません。
これは、次にダニ抗原が侵入したときに、それを排除する準備状態されていると考えられます。
B細胞によって産生される抗体(免疫グロブリン)には、この他にIgG、IgM、IgA、IgDなどがあります。これらは中和抗体といって、ウイルスや毒素などの外敵に直接結合し、それらの働きを弱めてしまう抗体として有名ですが、これらと違って、このIgEにはダニ抗原を弱めたり、排除する働きはありません。
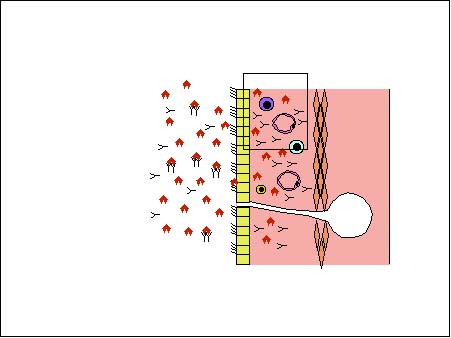
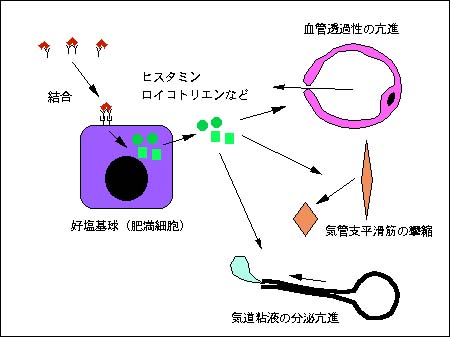
ダニ抗原へ結合したIgEは、好塩基球(あるいは肥満細胞)の細胞膜上にあるIgEの受容体(レセプター)に結合すると、この細胞はあたかも爆弾のスイッチを押されたように、細胞内からヒスタミンやロイコトリエンなどの生理活性物質を放出します。これらは、血管透過性を亢進させ、気管支平滑筋を攣縮させ、気管支粘液腺からの粘液の分泌を亢進させます。
上皮下の粘膜では、血管内水分が粘膜下へ滲出し“水浸し(浮腫)”状態になり、気管支平滑筋が痙攣を起こし咳が誘発され、粘液の分泌が盛んになります。これらは、間接的なダニ抗原の排除に繋がっているのかも知れません。
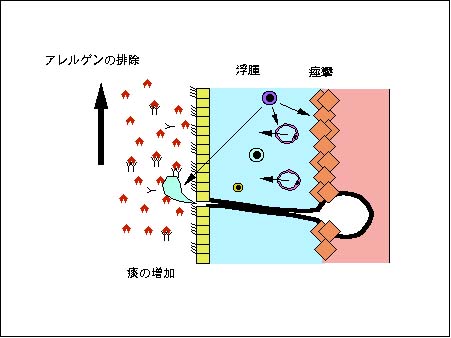
ここまでが、これまで喘息発作のメカニズムと考えられてきた点です。
感作した動物に抗原チャレンジを行うと、確かに10-20分後に同じ気道収縮が起こり、一秒率の低下、PF値の低下、あるいは気道抵抗の上昇などが認められます。これを即時型反応と言います。しかし、その4-8時間後にも約1-2日間にわたる気道抵抗の再上昇が認められることがわかりました。
この気道狭窄を調べるために、気管支粘膜を採取して、顕微鏡で見てみるとそこには、好酸球やリンパ球などの新たな炎症性細胞の集積が確認されたのです。これは遅発型反応と呼ばれるようになりました。
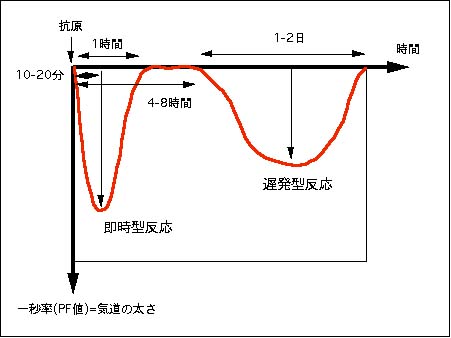
この認識の変化こそが、喘息の慢性化の機序を説明するきっかけになったと言えるでしょう。そして、研究の主体は、なぜこの遅発型反応が引き起こされるか、分子生物学的手法を用いた研究が盛んに行われました。
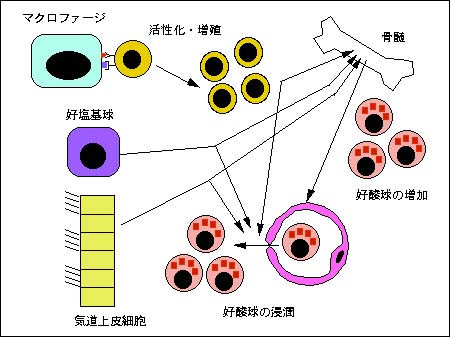
抗原への暴露後の即時型反応に引き続いて、リンパ球の活性化・増殖が起こり、これらから血液中の好酸球を引き寄せる因子(サイトカインや炎症性メディエータなどと呼ばれる)が放出され、血液中から好酸球が気管支粘膜へ集まってくることがわかりました。これらの因子には、IL-3、IL-4、IL-5、IL-13、GM-CSF(これらの因子の正式名称は覚えても仕方ないので省略します)などが知られており、これらは単に血液中から好酸球を呼び寄せるだけではなく、血液中に放出され白血球を作る骨髄へ作用し、好酸球の数の増加をも促してしまうのです。好酸球を引き寄せる因子はこの他にもいくつか新しい因子が報告されてきていますし、今後もまだまだ発見されるかも知れません。
これらの因子は、リンパ球からだけではなく、好塩基球、気道上皮、あるいは滲出してきた好酸球自体からも産生され、まさに好酸球が次々と動員されるようなネットワークができあがってしまうのです。
→その2へ